
LA MEDICINA DEL SONNO
La medicina del sonno è una disciplina moderna e altamente multidisciplinare che unisce differenti specialisti, quali neurologi, pneumologi, cardiologi, psichiatri, odontoiatri, otorinolaringoiatri ed altri, attorno all’obiettivo comune di migliorare la salute della persona curando i disturbi che si verificano durante il sonno, condizione in cui spendiamo circa un terzo della nostra esistenza.
Tra le problematiche di più frequente riscontro nell’ambito della medicina del sonno si annoverano i disturbi respiratori in sonno, una tematica che fino agli anni 70 del secolo scorso aveva ricevuto scarsa o nessuna attenzione.
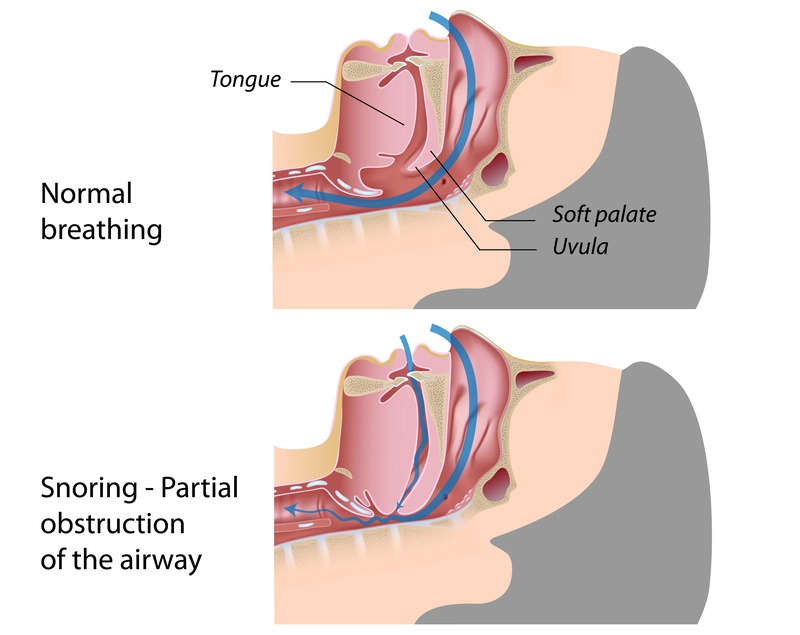
In sonno la regolazione del respiro si modifica e, grazie al fisiologico ridursi del tono muscolare, può emergere una tendenza al collasso delle prime vie aeree.
Il Russamento
Il russamento è un rumore inspiratorio che può originare da varie sedi anatomiche, mentre le apnee ostruttive sono attribuibili al collasso inspiratorio del palato molle sulla base della lingua, spesso favorito dalla posizione supina e dall’obesità, e determinano una completa ostruzione al passaggio dell’aria con conseguente decremento della ossigenazione sanguigna.
Esistono anche eventi respiratori di severità intermedia (ipopnee, limitazioni di flusso, etc…) o qualitativamente differenti (alterazioni “centrali” del respiro). Il russamento per lo più disturba le persone che ci dormono accanto, invece il ripetersi frequente di apnee ostruttive configura una malattia, la sindrome delle apnee ostruttive in sonno, che si ripercuote sull’intero sistema cardiovascolare.
- Donne di mezza età 2%
- Uomini di mezza età 4%
Dapprima è fondamentale investigare il sintomo (russamento) riferito dal paziente o dal compagno di letto unitamente ad altri correlati notturni e diurni. Dopo una accurata valutazione clinica è opportuno effettuare differenti accertamenti inerenti la funzionalità polmonare ed infine quantificare tramite un monitoraggio cardiorespiratorio notturno l’entità del disturbo respiratorio.
In funzione dei risultati, sono possibili diversi scenari terapeutici (dimagrimento, terapia posizionale, apparecchi di avanzamento mandibolare, interventi otorinolaringoiatrici o maxillo-facciali) o infine nei casi più gravi dormire con un supporto ventilatorio notturno (ventilazione a pressione positiva continua, CPAP).
Ognuno di questi approcci rimanda ovviamente alla multidisciplinarietà della medicina del sonno e richiede una successiva valutazione da parte dello specialista di settore (pneumologo, otorinolaringoiatra, odontoiatra, etc) per verificarne la percorribilità e le prospettive di successo nello specifico paziente in esame.

Apnea e russamento
Più della metà degli italiani russa e quasi 1 su 4 soffre delle cosiddette apnee nel sonno. Il russare di per sé è già un disturbo del sonno, che spesso crea non pochi problemi anche a chi dorme vicino a noi.
In molti casi, però, il russare è sintomo di una patologia più grave, la cosiddetta sindrome delle apnee ostruttive nel sonno (OSAS – Obstructive Sleep Apnea Syndrome), caratterizzata da ripetuti episodi di occlusione delle vie aeree superiori durante il sonno: queste apnee comportano dei microrisvegli continui, brevi e inconsapevoli, e sono associate a una pericolosa riduzione della concentrazione di ossigeno nel sangue.
Inoltre, chi è affetto da questa sindrome prova spesso un senso continuo di affaticamento e un’eccessiva sonnolenza diurna, che causa un maggior rischio di essere coinvolti in incidenti lavorativi e stradali.
- Come si fa a sapere se si soffre di apnee nel sonno?
- Quali sono le terapie per il russamento e le apnee nel sonno?
- Sintomi notturni: russamento, pause respiratorie, sonno frammentato da frequenti risvegli, risvegli con sensazione di soffocamento, nicturia (l’esigenza di urinare nel corso della notte) e sudorazione notturna.
- Sintomi diurni: stanchezza al risveglio, scarsa concentrazione con deficit di memoria, mal di testa mattutini, disturbi dell’umore ed eccessiva sonnolenza diurna.
Quello che è importante sapere è che solo in seguito a un esame specifico (polisonnografia), il medico potrà capire se soffrite effettivamente di apnee notturne e stabilire la corretta terapia da seguire.
Villa Baruzziana è specializzata nella cura di russamento e apnee nel sonno e permette ad ogni paziente un percorso di cura altamente personalizzato.
Nel nostro centro medico chi soffre di russamento e apnee notturne viene seguito lungo tutto il percorso di cura grazie ad apposite attività diagnostiche, la disponibilità di tutte le migliori terapie per russamento e OSAS e la fornitura a domicilio anche in affitto delle apparecchiature di ventilazione (CPAP).
TARIFFE
Visita Specialistica
COSTO: 130 €
Polisonnografia
Si entra in struttura alle ore 13, dopo l’accettazione viene montato il Polisonnigrafo e vengono spiegate al paziente le procedure da seguire nel corso della notte (e.s compilazione del diario del sonno ecc.) Il paziente torna a casa e rientra in struttura la mattina entro le 9 del giorno seguente per smontare il tutto.
COSTO: 160 €
REFERTO ENTRO 7 GIORNI
CPAP e Monitoraggio Periodico
COSTO: 1.300 € con incluso Titolazione, CPAP, Maschera e controlli periodici per 2 anni
Acquisto Maschere
Dai 100 ai 200 euro in base al tipo di maschera
Acquisto CPAP
Dai 500 ai 800 euro in base al tipo di macchina

I NOSTRI SPECIALISTI
Dott.ssa Marcella Broli
Dr. Vincenzo Neri

MONITORAGGIO CARDIO RESPIRATORIO
POLISONNIGRAFO
Il polisonnigrafo portatile è un apparecchio capace di registrare simultaneamente tramite dei sensori più parametri ognuno in un canale ben distinto. Esso non è invasivo ed è abbastanza pratico.
Generalmente il polisonnigrafo ci consente il monitoraggio dei seguenti parametri:
- il russamento;
- la saturazione di ossigeno (SpO2) tramite una sonda posta sul dito del paziente;
- il respiro tramite fasce a livello toracico-addominali e cannula nasale;
- frequenza cardiaca con elettrodi posti sul torace;
- posizione paziente durante il sonno;

ESECUZIONE DELL' ESAME
Si entra in struttura dopo le ore 13 e dopo l’accettazione viene montato il Polisonnigrafo e vengono spiegate al paziente le procedure da seguire nel corso della notte (e.s compilazione del diario del sonno ecc.) Il paziente torna a casa e rientra in struttura la mattina del giorno seguente per smontare il tutto.

TITOLAZIONE CPAP
La CPAP (Continuous Positive Airway Pressure) è un dispositivo medico ideato per la terapia delle OSAS o apnee del sonno.
Il principio del suo funzionamento è legato alla “apertura” delle vie aeree durante il sonno attraverso l’erogazione di aria in modo da impedire il collasso delle strutture anatomiche responsabili delle apnee.
L’apparecchiatura CPAP deve essere regolata in base alle indicazioni del medico (titolazione) e non può quindi essere fornita senza una adeguata prescrizione del medico specialista.
La CPAP è una delle terapie di riferimento per quanto riguarda l’OSAS di grado severo: i risultati ottenuti con essa sono in generale molto positivi e le persone ne traggono un significativo giovamento già nel primo periodo di utilizzo.
La CPAP fa scomparire sintomi come sonnolenza, necessità di urinare di notte, risveglio con sensazione di stanchezza, ecc. La CPAP inoltre riduce i rischi cardiovascolari connessi alle apnee nel sonno.
La taratura dura di circa 15 giorni con almeno 4 incontri tra il paziente e il Tecnico e prevede alla fine degli incontri la Polisonnografia e la visita Neurologica di fine percorso.
Verrà consegnata al paziente un autoCPAP e una maschera (che verrà acquistata del paziente in quanto personale) e durante gli incontri si analizzeranno i livelli di taratura fino ad impostare l’ apparecchiatura a una taratura fissa che verrà confermata dall’esame Polisonnografico finale. In seguito il paziente dovrà acquistare la CPAP.
MONITORAGGIO CPAP
MONITORAGGIO CPAP
La titolazione di CPAP richiede nel tempo un costante monitoraggio del macchinario in base alle modificazioni corporee ( es. cambiamento del peso corporeo) e all’andamento della patologia.
Per questo che nel primo anno dalla titolazione è previsto un controllo mensile e negli anni a seguire un controllo ogni sei mesi.

